营养所科研人员在遗传与非遗传因素对维生素D干预的剂量效应和生物利用度等方面研究取得新进展
10月21日,美国临床内分泌权威杂志《临床内分泌与代谢杂志》(The Journal of Clinical Endocrinology & Metabolism)在线发表了中国科学院上海生命科学研究院营养科学研究所林旭研究组在遗传与非遗传因素对维生素D人群干预影响方面的重要研究进展。
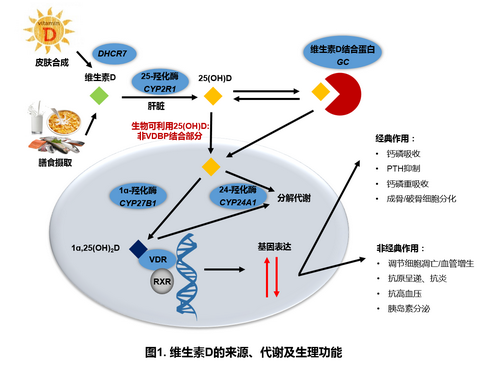
维生素D缺乏(25-hydroxyvitamin D, 25[OH]D<50nmol/L)能不同程度地增加骨质疏松、心血管疾病、2型糖尿病和某些癌症的风险,是全球普遍被关注的营养学研究热点。在前期的队列研究中,林旭组发现,维生素D缺乏在中老年社区人群较为普遍,会显著增加代谢综合征风险,而维生素D代谢通路上的基因变异位点可影响血液25(OH)D水平。值得注意的是,目前根据西方国家数据制定的我国维生素D的参考摄入量及临床诊断标准是否适合中国人群的营养健康需求仍缺乏研究。
林旭研究员与博士研究生姚庞和黎怀星研究员等曾在维生素D缺乏的健康志愿者中开展了随机化、双盲、安慰剂对照临床干预研究。76名志愿者被随机分为5组,每天补充0、400、800、1200或2000国际单位(IU)维生素D共16周,研究发现:1)包括我国推荐摄入量(400IU)和可耐受最高摄入量(2000IU)的维生素D补充能显著提升25(OH)D水平,但即便在2000IU组仍有20%的维生素D缺乏率;2)所有干预组的血液25(OH)D平台期均为6周;3)多个时间点监测未观察到明显的副作用(European Journal of Nutrition, 2015)。
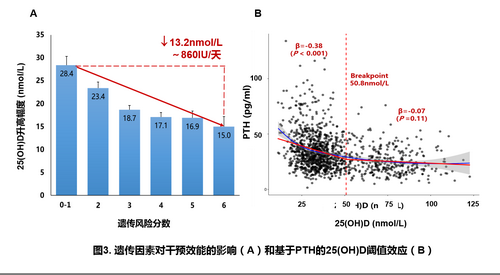
在本次对照干预研究中,研究人员通过给予448名志愿者安慰剂或2000IU/天维生素D共20周后发现:1)干预组的血清25(OH)D和生物可利用25(OH)D(25[OH]Bio,即非维生素D结合蛋白[VDBP]结合部分)浓度显著增加,但仍有25%的维生素D缺乏率(图2);2)遗传因素(GC-rs4588/GC-rs7041、VDR-rs2228570和CYP2R1-rs10741657)对血液25(OH)D和25[OH]Bio水平升高幅度比非遗传因素如基线水平、BMI和性别等更为显著。若携带6个风险等位基因比携带0-1风险等位基因的个体干预后的25(OH)D增幅要低13.2nmol/L,相当于需额外补充860IU/天维生素D(图3A)。此外,肥胖也会影响干预效能,当BMI每增加1kg/m2,25(OH)D升高幅度减少1.9nmol/L;3)中国人的VDBP单体型(Gc1F、Gc1S和Gc2)的分布频率与白人和黑人均存在显著差异。由于中国人有较高频率的Gc1F,因而采用白人常用的单克隆抗体酶联免疫法(ELISA)可能会低估VDBP的水平,而多克隆抗体ELISA则能更准确地反映中国人的VDBP和25(OH)Bio的水平;4)只有25(OH)Bio干预前后变化值与血钙(白蛋白校正)变化值显著正相关;5)血液25(OH)D达50.8 nmol/L时能最大限度地抑制甲状旁腺素(PTH)水平(图3B),该阈值可能成为替代骨密度和骨折风险作为评估维生素D是否缺乏的标准。
本研究系统地评估了维生素D干预对25(OH)D和其生物可利用浓度的改变、遗传和非遗传因素的修饰作用及对血钙等的影响,为今后制定符合中国人群遗传和代谢特征的维生素D推荐摄入量,以及精准的维生素D干预策略提供了新的思路和重要的循证依据。
该项目获得了中科院知识创新工程重大项目和国家自然科学基金项目等资助。(营养所)
文章链接:http://press.endocrine.org/doi/abs/10.1210/jc.2016-2930